
Prvenstvena uloga limfnog sistema je vraćanje vanćelijske tečnosti iz intersticija u (venski) krvotok. Limfni sistem, u koordinaciji sa imunim, takođe funkcioniše kao zaštitni filter od invazije tela stranim materijama. Stvaranje interstersticijalne tečnosti je regulisano Starlingovim transkapilarnim silama hidrostatskog i osmotskog pritiska.
Hidrostatski pritisak potiskuje u intersticijalni prostor ultrafiltrat krvne plazme, veći deo kojeg se (onkotski) reapsorbuje na venskom kraju kapilara. Za 24 h oko 2 - 4 L belančevinom - bogate (75-150 g) tečnosti se, ne reapsorbuje i mora biti vraćeno u intravaskularni prostor putem limfnog sistema. Stoga, disfunkcija limfnih sudova, njihova okluzija ili trauma, se mogu odraziti na dinamiku tečnosti i imunološku funkciju! Slabost vraćanja limfe iz interstesticijuma u venski krvotok rezultuje zastojem i nenormalnim nakupljanjem limfe distalno.
Limfedem se razvija kod nedovoljnosti kolateralnog protoka i iscrpljenosti svih adaptacionih mehanizama. Kada je poremećeno vraćanje suvišne tkivne tečnosti, koja sadrži limfocite, razne belančevine plazme, imunoglobuline i citokine, nastaju hronične zapaljenjske promene u potkožju i koži!
Hidrostatski pritisak potiskuje u intersticijalni prostor ultrafiltrat krvne plazme, veći deo kojeg se (onkotski) reapsorbuje na venskom kraju kapilara. Za 24 h oko 2 - 4 L belančevinom - bogate (75-150 g) tečnosti se, ne reapsorbuje i mora biti vraćeno u intravaskularni prostor putem limfnog sistema. Stoga, disfunkcija limfnih sudova, njihova okluzija ili trauma, se mogu odraziti na dinamiku tečnosti i imunološku funkciju! Slabost vraćanja limfe iz interstesticijuma u venski krvotok rezultuje zastojem i nenormalnim nakupljanjem limfe distalno.
Limfedem se razvija kod nedovoljnosti kolateralnog protoka i iscrpljenosti svih adaptacionih mehanizama. Kada je poremećeno vraćanje suvišne tkivne tečnosti, koja sadrži limfocite, razne belančevine plazme, imunoglobuline i citokine, nastaju hronične zapaljenjske promene u potkožju i koži!
Anatomija limfatika
Limfni sistem odraslog se sastoji od:
- perifernih limfnih sudova
- limfnih čvorova
- krupnih limfnih stabala
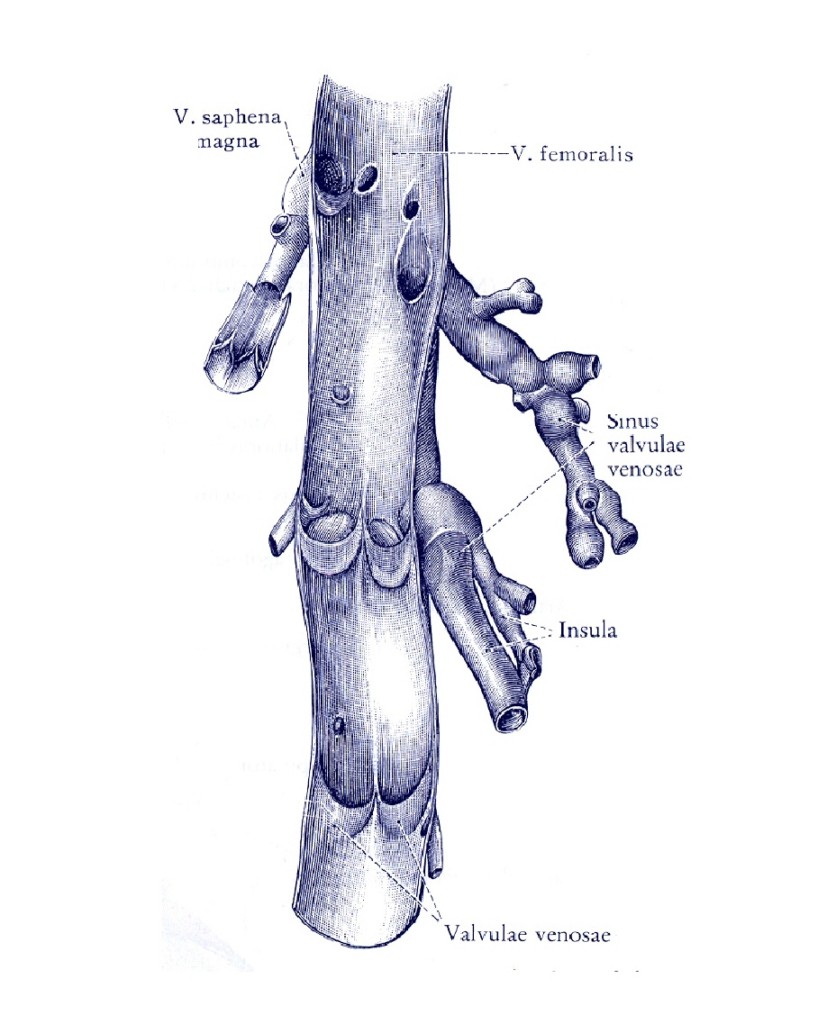
Limfni kapilari, sačinjeni od jednog sloja endotelnih ćelija, apsorbuju suvišnu intersticijalnu tečnost. Iako im nedostaje bazalna opna, oni su ipak anatomski slični arterijama i venskim kapilarima. Veći limfni sudovi se, anatomski i funkcionalno veoma razlikuju od onih u venskom sistemu. Venski sistem je ispunjen tečnim stubom (“liquid column”), koji neposredno reaguje na promene pritiska ili otpora. Na drugoj strani, limfni. sistem je retko kada u potpunosti ispunjen tečnošću. Stub limfe potpuno ispunjava limfne sudove samo kod dugotrajnog zastoja.
Jednosmerni tok se održava dvolisnim limfnim zaliscima, a u početnim limfaticima potpornim mikrofibrilima koji se od endotelnih ćelija pružaju u interst. Široki “gap junctions” spojevi između endotelnih ćelija, omogućavaju apsorpciju velikih molekula. Sitniji sastojci limfe se aktivno fagocituju kroz endotelne ćelija. Limfa se dalje skuplja i prenosi se aferentnim limfnim sudovima u limfonode, gde se filtruje i dalje se sprovodi u eferentne limfatike.
Medijalni površni limfni sistem je odgovoran za najmanje 80% limfnog transporta u donjem ekstremitetu. Lateralni površni snop, smešten u blizini safene parve, takođe pomaže u vraćanju limfe iz donje potkolenice. Osim toga, mreža dubokih limfatika se pruža u neposrednoj blizini tibijalnih i peronealnih krvnih sudova i transportuje limfu kroz P limfonode u duboke F limfatike. Površni i duboki sistem se sustiču u ingvinalnim limfnim nodusima i dalje se dreniraju prema AI limfnom sistemu. Cisterna chyli je smeštena između Ao i vCI, obično u visini L1 - L2. Na tom nivou se sustiču mezenterijni limfatici sa limfaticima karlice i donjih ekstremiteta. Limfu donjeg dela tela iz cisterne hili skuplja i dalje prenosi ductus thoracicus, koji se prazni u levu potključnu venu.
Limfatici gornjeg ekstremiteta prate odgovarujuće krvne sudove. Za limfnu drenažu ruke je najvažniji medijalni snop. Posle povrede tog puta prilikom disekcije Ax Lnn., odvod limfe se preusmerava preko lateralnog snopa limfatika u deltoidopektoralni i supraklavikularne čvorove. Limfatici desne ruke i desnog gornjeg hemiTx se dreniraju u potključno stablo, a ono se dalje prazni u venski sistem na spoju desnih jugularne i potključne v. (desni “v. ugao”).
Jednosmerni tok se održava dvolisnim limfnim zaliscima, a u početnim limfaticima potpornim mikrofibrilima koji se od endotelnih ćelija pružaju u interst. Široki “gap junctions” spojevi između endotelnih ćelija, omogućavaju apsorpciju velikih molekula. Sitniji sastojci limfe se aktivno fagocituju kroz endotelne ćelija. Limfa se dalje skuplja i prenosi se aferentnim limfnim sudovima u limfonode, gde se filtruje i dalje se sprovodi u eferentne limfatike.
Medijalni površni limfni sistem je odgovoran za najmanje 80% limfnog transporta u donjem ekstremitetu. Lateralni površni snop, smešten u blizini safene parve, takođe pomaže u vraćanju limfe iz donje potkolenice. Osim toga, mreža dubokih limfatika se pruža u neposrednoj blizini tibijalnih i peronealnih krvnih sudova i transportuje limfu kroz P limfonode u duboke F limfatike. Površni i duboki sistem se sustiču u ingvinalnim limfnim nodusima i dalje se dreniraju prema AI limfnom sistemu. Cisterna chyli je smeštena između Ao i vCI, obično u visini L1 - L2. Na tom nivou se sustiču mezenterijni limfatici sa limfaticima karlice i donjih ekstremiteta. Limfu donjeg dela tela iz cisterne hili skuplja i dalje prenosi ductus thoracicus, koji se prazni u levu potključnu venu.
Limfatici gornjeg ekstremiteta prate odgovarujuće krvne sudove. Za limfnu drenažu ruke je najvažniji medijalni snop. Posle povrede tog puta prilikom disekcije Ax Lnn., odvod limfe se preusmerava preko lateralnog snopa limfatika u deltoidopektoralni i supraklavikularne čvorove. Limfatici desne ruke i desnog gornjeg hemiTx se dreniraju u potključno stablo, a ono se dalje prazni u venski sistem na spoju desnih jugularne i potključne v. (desni “v. ugao”).
Limfedem
Osnova dijagnoze
- Progresivno, bezbolno oticanje ekstremiteta
- Netestasti otok sa prostiranjem odozdo - nagore
- Hiperkeratoza, prskotine kože, onihomikoza
- Otok dorzuma metatarzusa stopala u vidu “grbe bivola”
- “Stemmer - ov znak” ili četvrtasti prsti stopala
Uopšte
Limfedem se razvija kada stvaranje limfe u nekom delu tela premaši transportnu moć limfnog sistema. Karakteriše se komplikacijama ekscesivnog nakupljanja proteinom bogate interstesticijalne tečnosti.
Kod pacijenata sa opstrukcijom limfatika, razvijaju se brojni kompenzatorni mehanizmi, uključujući tok putem kolateralnih limfatika, spontane limfno - venske fistule i pojačanu aktivnost tkivnih makrofaga. Ako je transport limfe poremećen usled povrede ili opstrukcije limfnih sudova ili čvorova, kompenzatorni mehanizmi mogu efikasno funkcionisati kroz duže vreme. Uistinu, limfedem ekstremiteta se ne mora razviti mesecima ili godinama posle Ing ili Ax disekcije!
Nakupljanje belančevinom bogate limfe rezultuje hroničnim, netestastim otokom. Veliki sadržaj proteina izaziva fibroznu reakciju potkožja, dovodeći do nepopustljivog procesa ožiljavanja, koji limfatike može dodatno oštetiti! Fibroza limfnih sudova vodi gubitku permeabilnosti i intrinzične kontraktilnosti. Dilatacija limfatika uzrokuje inkompetenciju zalistaka, a zapaljenjske i fibrozne promene destruišu listiće valvula, dodatno umanjujući transportni kapacitet limfnog sistema! Dalje napredovanje limfedema rezultuje fibroznom opstrukcijom limfnih čvorova i velikih sudova! Krupnije kolaterale, koje u početku opstrukcije efikasno funkcionišu, vremenom se zapušavaju! U hroničnoj fazi limfedema su “limfatici derma često jedini put odilaženja limfe”.
Kod pacijenata sa opstrukcijom limfatika, razvijaju se brojni kompenzatorni mehanizmi, uključujući tok putem kolateralnih limfatika, spontane limfno - venske fistule i pojačanu aktivnost tkivnih makrofaga. Ako je transport limfe poremećen usled povrede ili opstrukcije limfnih sudova ili čvorova, kompenzatorni mehanizmi mogu efikasno funkcionisati kroz duže vreme. Uistinu, limfedem ekstremiteta se ne mora razviti mesecima ili godinama posle Ing ili Ax disekcije!
Nakupljanje belančevinom bogate limfe rezultuje hroničnim, netestastim otokom. Veliki sadržaj proteina izaziva fibroznu reakciju potkožja, dovodeći do nepopustljivog procesa ožiljavanja, koji limfatike može dodatno oštetiti! Fibroza limfnih sudova vodi gubitku permeabilnosti i intrinzične kontraktilnosti. Dilatacija limfatika uzrokuje inkompetenciju zalistaka, a zapaljenjske i fibrozne promene destruišu listiće valvula, dodatno umanjujući transportni kapacitet limfnog sistema! Dalje napredovanje limfedema rezultuje fibroznom opstrukcijom limfnih čvorova i velikih sudova! Krupnije kolaterale, koje u početku opstrukcije efikasno funkcionišu, vremenom se zapušavaju! U hroničnoj fazi limfedema su “limfatici derma često jedini put odilaženja limfe”.
Filterska uloga limfatika u limfedemu izostaje
Poremećena je eliminacija čestica, infektivnih agenasa i makromolekula, predisponujući otečeni ekstremitet za infekcije mekog tkiva! Opstruktivni limfangit dalje razara limfni sistem i rezultuje napredovanjem bolesti!
Limfedem se može razvrstati prema:
- etiologiji (primarni ili sekundarni)
- genetici (porodični ili sporadični)
- prema vremenu nastanka otoka (kongenitalni, praecox, tarda)
Primarni limfedem se smatra anomalijom razvoja, koja se može ispoljiti na rođenju (“kongenitalni”), tokom 2. ili 3. decenije (“praecox”), ili se razvija posle 35. god. života (“tarda”).
Sekundarni limfedem je stečeni poremećaj, posledica poznatog osnovnog patološkog procesa poput infekcije, traume, zračenja, tumora ili limfoproliferacione bolesti. Mada su takve podele korisne u određivanju uzroka, strategija lečenja se ne zasniva na njima, nego na stadijumu ili prirodi anatomske anomalije.
Sekundarni limfedem je stečeni poremećaj, posledica poznatog osnovnog patološkog procesa poput infekcije, traume, zračenja, tumora ili limfoproliferacione bolesti. Mada su takve podele korisne u određivanju uzroka, strategija lečenja se ne zasniva na njima, nego na stadijumu ili prirodi anatomske anomalije.
Klinički nalazi
Anamneza i fizikalni pregled
Često otkrivaju uzrok otoka ekstremiteta i sugerišu dijagnozu limfedema. Najčešći oblik primarnog limfedema, LE praecox, se češće javlja kod žena, obično u 2.i 3. deceniji života. Nastup oticanje često koincidira sa pubertetom ili sa trudnoćom. Prirodni tok je sporo progresivno oticanje skočnog zgloba i donje potkolenice “sa proksimalnom zahvaćenošću poslednjih meseci”.
Porodična anamneza hroničnog oticanja noge, može ukazivati na familijarni limfedem. Sekundarni LE je češći od primarnog, a može se razviti posle disekcije regionalnih Lnn., radioth., infekcije, traume, ili maligne opstrukcije limfotoka (limfnih sudova ili čvorova). Filarijaza je najčešći uzrok sekundarnpg LE u zemljama Trećeg sveta. U SAD, uzrok u većini slučajeva su malignitet i hirurško ili zračno lečenje malignih bolesti!
Limfni otok može biti delimično udubljiv u ranijim stadijumima kada kompenzatorni mehanizmi nisu iscpljeni. Kasnije, edem postaje neudubljiv i nepopustljiv i ne povlači se potpuno ni na produženu elevaciju. Distribucija otoka je dijagnostična za limfnu etiologiju. Edem obično počinje distalno, u perimaleolarnom predelu, sa zbrisanom konturom skočnog zgloba u napredovalim sl. Obično je zahvaćen i dorzum prednjeg dela stopala iznad glavica MT kostiju, dajući tipičan deformitet “bivolje grbe”. U ranim stadijima se može videti “ružičasta diskoloracija sa blago povišenom temperaturom, usled pojačane vaskularnosti”. Kasnije, koža zadebljava, sa poljima hiperkeratoze i lihenifikacije. Koža kao uštavljena, izgleda poput kore pomorandže (“peau d'orange”), je znak dugotrajne bolesti, a učetvrtvljavanje prstiju stopala odražava visoki proteinski sadržaj edema (“Stemmer - ov znak”).
Iako je moguća pojava ekcematoznog dermatita, ulceracija kože je retka. Mogu se videti žuta diskoloracija ili zadebljavanje noktiju usled poremećenog odvoda limfe iz nokatnih ležišta. Česta je sekundarna infekcija kože gljivicama i mogu se videti vezikule ispunjene limfom. Iako je čest osećaj težine, bol je retko kada prisutan kod pacijenata sa limfedemom. Ako se bol ipak javi, treba razmotriti mogućnost druge dijagnoze, poput venske bolesti ili infekcije! Prilikom prvog pregleda, treba izmeriti obime na različitim segmentima duž ekstremiteta i neinvazivnim ispitivanjem isključiti vensku patologiju.
Porodična anamneza hroničnog oticanja noge, može ukazivati na familijarni limfedem. Sekundarni LE je češći od primarnog, a može se razviti posle disekcije regionalnih Lnn., radioth., infekcije, traume, ili maligne opstrukcije limfotoka (limfnih sudova ili čvorova). Filarijaza je najčešći uzrok sekundarnpg LE u zemljama Trećeg sveta. U SAD, uzrok u većini slučajeva su malignitet i hirurško ili zračno lečenje malignih bolesti!
Limfni otok može biti delimično udubljiv u ranijim stadijumima kada kompenzatorni mehanizmi nisu iscpljeni. Kasnije, edem postaje neudubljiv i nepopustljiv i ne povlači se potpuno ni na produženu elevaciju. Distribucija otoka je dijagnostična za limfnu etiologiju. Edem obično počinje distalno, u perimaleolarnom predelu, sa zbrisanom konturom skočnog zgloba u napredovalim sl. Obično je zahvaćen i dorzum prednjeg dela stopala iznad glavica MT kostiju, dajući tipičan deformitet “bivolje grbe”. U ranim stadijima se može videti “ružičasta diskoloracija sa blago povišenom temperaturom, usled pojačane vaskularnosti”. Kasnije, koža zadebljava, sa poljima hiperkeratoze i lihenifikacije. Koža kao uštavljena, izgleda poput kore pomorandže (“peau d'orange”), je znak dugotrajne bolesti, a učetvrtvljavanje prstiju stopala odražava visoki proteinski sadržaj edema (“Stemmer - ov znak”).
Iako je moguća pojava ekcematoznog dermatita, ulceracija kože je retka. Mogu se videti žuta diskoloracija ili zadebljavanje noktiju usled poremećenog odvoda limfe iz nokatnih ležišta. Česta je sekundarna infekcija kože gljivicama i mogu se videti vezikule ispunjene limfom. Iako je čest osećaj težine, bol je retko kada prisutan kod pacijenata sa limfedemom. Ako se bol ipak javi, treba razmotriti mogućnost druge dijagnoze, poput venske bolesti ili infekcije! Prilikom prvog pregleda, treba izmeriti obime na različitim segmentima duž ekstremiteta i neinvazivnim ispitivanjem isključiti vensku patologiju.
Imaging pregledi
Limfoscintigrafija
Danas je ovo “metod izbora” u ispitivanju limfedema. Neinvazivna je i komforna za pacijenta. Podrazumeva ubrizgvanje male količine radioaktivnim markerom obeleženog antimonijum trisulfida ili koloida humanog albumina u intersticij interdigitalnog prostora, sa snimanjem ekstra gama kamerom. Zatim se dobijena anatomska distribucija radiofarmaka pregleda na znake disfunkcije ili opstrukcije limfatika. Pregled se izvodi na ležećem pacijentu. Za izvođenje aktivnosti tokom probe se koriste “pedalni dinamometar”, za donji ekstremtet ili gumena loptica, za gornji. Tehnecijem obeleženi koloid (350-450 μCi) se (“tuberkulinskim špricem sa 27-gauge iglom”) ubrizga u intedigitalni prostor između 2. i 3. prsta (stopala/šake) obostrano. Injekcija kod nekih pacijenata može biti praćena prolaznim (5 - 10 sek.) osećajem pečenja.
Nakon ubrizgavanja, pacijenti tokom prvog sata na svakih 5 min. po 1 min. vežba. Gama kamera širokog polja se pozicionira da snima predeo prepone i donji ekstremiteta, 12 snimaka za 1 h. Na kraju prvog sata i posle 3 h, učine se “20 - min” snimci celog tela. Između snimaka celog tela, pacijentima se savetuje da hodaju. Direktna injekcija u duboki limfni sistem (iza lateralnog maleola) ne oslikava bolje duboki sistem. Na sličan način se dobijaju snimci gornjeg ekstremiteta.
Limfoscintigram se pregleda na adekvatnost ubrizgavanja, vreme prikazivanja regionalnih čvorova, način distribucije radiofarmaka, kinetiku transporta, i pojavu limfnih sudova i čvorova. Aktivnost regegionalnog limfnog nodusa bi trebalo da postane najveća između 15 i 60 min. Kašnjenje aktivnosti > 60 min. ukazuje na disfunkciju sistema. Podaci se prikupe, ocenjuju se od 0 do 45 (veći broj predstavlja lošiji rezultata, norm. skor < 5) i unose se u standardizovani obrazac izveštaja pregleda. Dobijeni semikvantitativni “indeks transporta” se koristi za dokumentovanje težine otoka.
Pacijenti sa otokom imaju normalan ili pojačan transport limfe. Važan kriterijum u ispitivanju je asimetrija načina drenaže, jer i “normalni limfoscintigram nema uvek predvidljivo preuzimanje radiofarmaka od strane regionalnog limfnog nodusa”. Nakon ubrizgavanja radiofarmaka, aktivnost se obično penje anteromedijalnim aspektom potkolenice u but. Obično se u potkolenici razlikuju nekoliko limfnih sudova, ali ih je u butu, zbog prostorne bliskosti, teško diferencirati. Posle 60 min., aktivnost bi trebalo da bude lokalizovana na regionalne čvorove, uz slabu aktivnost jetre, holeciste, i paraAo čvorova.
Limfoscintigram se smatra abnormalnim kod ma kog od sledećih nalaza:
Nakon ubrizgavanja, pacijenti tokom prvog sata na svakih 5 min. po 1 min. vežba. Gama kamera širokog polja se pozicionira da snima predeo prepone i donji ekstremiteta, 12 snimaka za 1 h. Na kraju prvog sata i posle 3 h, učine se “20 - min” snimci celog tela. Između snimaka celog tela, pacijentima se savetuje da hodaju. Direktna injekcija u duboki limfni sistem (iza lateralnog maleola) ne oslikava bolje duboki sistem. Na sličan način se dobijaju snimci gornjeg ekstremiteta.
Limfoscintigram se pregleda na adekvatnost ubrizgavanja, vreme prikazivanja regionalnih čvorova, način distribucije radiofarmaka, kinetiku transporta, i pojavu limfnih sudova i čvorova. Aktivnost regegionalnog limfnog nodusa bi trebalo da postane najveća između 15 i 60 min. Kašnjenje aktivnosti > 60 min. ukazuje na disfunkciju sistema. Podaci se prikupe, ocenjuju se od 0 do 45 (veći broj predstavlja lošiji rezultata, norm. skor < 5) i unose se u standardizovani obrazac izveštaja pregleda. Dobijeni semikvantitativni “indeks transporta” se koristi za dokumentovanje težine otoka.
Pacijenti sa otokom imaju normalan ili pojačan transport limfe. Važan kriterijum u ispitivanju je asimetrija načina drenaže, jer i “normalni limfoscintigram nema uvek predvidljivo preuzimanje radiofarmaka od strane regionalnog limfnog nodusa”. Nakon ubrizgavanja radiofarmaka, aktivnost se obično penje anteromedijalnim aspektom potkolenice u but. Obično se u potkolenici razlikuju nekoliko limfnih sudova, ali ih je u butu, zbog prostorne bliskosti, teško diferencirati. Posle 60 min., aktivnost bi trebalo da bude lokalizovana na regionalne čvorove, uz slabu aktivnost jetre, holeciste, i paraAo čvorova.
Limfoscintigram se smatra abnormalnim kod ma kog od sledećih nalaza:
- usporeno ili izostalo preuzimanje radiofarmaka sa mesta ubrizgavanja
- dermalni povratni tok (“kožni oblik”) ili kolaterale
- smanjeno, slabo, ili izostalo preuzimanje u regionalne limfne noduse
- nenormalno nakupljanje aktivnosti, sugestivno za ekstravazaciju, limfocelu, ili limfangiektaziju
Ova metoda je semikvantitativni pregled....”Ostaje test izbora u diferentovanju limfedema od edema druge etiologije.”
Kompjuterizovana tomografija
Koristi u isključivanu opstruktivne mase ili tumora čije bi postojanje moglo rezultovati smanjenim transportnim kapacitetom limfnog sistema. “Postojanju limfedema odgovara nalaz grubih, nepojačavajućih, tubularnih mrežastih struktura u potkožju, saćastog izgleda.
Slikanje magnetskom rezonancijom
MRI je takođe od koristi u potvrdi prisustva opstruktivnih masa kod sekundarnog limfedema. Naročito je senzitivna u identifikovanju vaskularnih malformacija i tumora mekog tkiva. Može se upotrebi za diferenciranje lipoedema i hroničnog venskog, od limfnog edema. Tipično, kod lipedema postoji povećana količina potkožne masti bez pojačane vaskularizacije ili “promena signala konzistentnih sa viškom tečnosti”. Odnos površnog prema dubokom odeljku je kod lipedema povećan, dok je kod venskog i limfnog otoka normalan. MR prikazuje anatomiju limfnih čvorova i većih stabala proksimalno od limfne opstrukcije, što se ne može videti limfoscintigrafijom.
Limfangiografija
U potkožje ubrizgana vitalna boja, brzo biva upijena u subdermalne ili dermalne limfatike. Boja se lako da videti i koristi se za identifikaciju većih limfatika, koji se zatim kanulišu radi direktne kontrastne limfang-gf. Pregled se obično izvodi u lokalnoj anestesizi (1% lidokain). [Po inj. 1 ml izosulfan plavila (Lymphazurine) u 1. i 2. interdigitalni prostor, kratak poprečni rez se učini na dorzumu prednjeg dela stopala. Isprepariše se i kanuliše limfni sud pod kontrolom oka. Započne se infuzija liposolubilnog kontrasta (»ethiodized« ulje)...Ekstremitet se u isto vreme rendgenogfski serijski snima. Kod pacijenata sa teškom limfnom opstrukcijom, kontrast se u limfnom čvoru može zadržati nedeljama i mesecima posle snimanja.
Direktna kontrastna limfangiogfija se danas retko primenjuje u dijagnozi limfedema. Može se upotrebiti za detaljno definisanje anatomije limfnih sudova kod pacijenata koji su kandidati za mikrovasku limfnu rekonstrukciju. Takođe je od koristi kod pacijenata sa limfangiektazijom, refluksom hilusa, hiloznim ascitom, i hiloTx, za vizuelizovanje anatomije karličnih i trbušnih limfnih vodova i grudnog voda. Komplikacije limfangiogfije su retke, a obuhvataju alergijsku reakciju na jod, opstrukcioni limfangit, emboliju pluća uljanim kontrastom (preko spontanih ly.-v. anastomoza!), i bol prilikom izvođenja procedure.
Direktna kontrastna limfangiogfija se danas retko primenjuje u dijagnozi limfedema. Može se upotrebiti za detaljno definisanje anatomije limfnih sudova kod pacijenata koji su kandidati za mikrovasku limfnu rekonstrukciju. Takođe je od koristi kod pacijenata sa limfangiektazijom, refluksom hilusa, hiloznim ascitom, i hiloTx, za vizuelizovanje anatomije karličnih i trbušnih limfnih vodova i grudnog voda. Komplikacije limfangiogfije su retke, a obuhvataju alergijsku reakciju na jod, opstrukcioni limfangit, emboliju pluća uljanim kontrastom (preko spontanih ly.-v. anastomoza!), i bol prilikom izvođenja procedure.
Diferencijalna dijagnoza
Sistemski uzroci otoka ekstremiteta uključuju disfunkciju srca, jetre, bubrega i endokrinu disfunkciju.
Među najčešćim srčanim uzrocima su kongestivna slabost (miokarda), hronični konstrikcioni perikardit, i teška trikuspidna regurgitacija. Popuštanje jetre ili bubrega, hipoproteinemija,
Cushingov sy. (Cushing, Harvey: am. hir., 1869-1939.), i miksedem, mogu biti praćeni oticanjem ekstremiteta u vidu obostranog, mekog, testastog edema, koji popušta na medikalnu kontrolu. Najčešći uzrok unilateralnog otoka ekstremiteta, pak, je venska bolest!
HVI je najteža za razlikovanje od limfedema. U prilog venske insuficijencije govore TDV u anamnezi ili prisustvo staznog ulkusa skočnog zgloba. Venski otok usled venske hipertenzije, osim toga, ima tendenciju da bude udubljiv i praćen bolom, dermatitom i variksima. U diferenciranju su od pomoći neinazivni pregledi venskog sistema poput dupleks - UZ.
Kongenitalne vaskularen malformacije ekstremiteta može biti teško razlikovati od limfedema. K - T sy može oponašati limfedem. Promene karakteristične za ovaj sy su »port - wine stains«, povećana dužina pogođenog ekstremiteta, atipični lateralni variksi i abnormalnosti sistema dubokih vv. Kod pacijenata sa PW sy postoji šum ili tril i pulsativan dilatiran površni venski sistem. Druga stanja koja proizvode otok ekstremiteta su lipedem, posttraumatska refleksna simpatička distrofija, gojaznost, hematom, Baker - ova cista (Baker, William: eng. hir., 1839-1896.), i osteoartrit.
| Sistemski uzroci
|
Lokalni ili regionalni uzroci
|
| Popuštanje srca
|
Hronična venska insuf.
|
| Slabost jetre
|
Limfedem
|
| Bubrežna insuf.
|
Lipedem
|
| Hipoproteinemija
|
Kongenitalna VaskularnaMF
|
| Hipotireoidizam (miksedem)
|
AVFistula
|
| Alergije
|
Ujed zmije ili insekta
|
| Idiopatski ciklični edem
|
Infekcija, zapaljenje
|
| Nasledni angioedem
|
Hematom
|
| Lekovi
|
Spuštenost nogu (»Dependency«)
|
|
Antihipertenzivi
|
Reumatoidni artrit
|
|
Metildopa
|
Postrevaskularizacioni otok
|
|
Nifedipin
|
Tumor mekog tkiva
|
|
Hidralazin
|
»Hemihipertrofija«
|
|
Hormoni
|
|
|
Estrogeni
|
|
|
Progesteron
|
|
|
Antiinfl. lekovi
|
|
|
Fenilbutazon
|
|
|
Inhibitori MAO
|
|
Među najčešćim srčanim uzrocima su kongestivna slabost (miokarda), hronični konstrikcioni perikardit, i teška trikuspidna regurgitacija. Popuštanje jetre ili bubrega, hipoproteinemija,
Cushingov sy. (Cushing, Harvey: am. hir., 1869-1939.), i miksedem, mogu biti praćeni oticanjem ekstremiteta u vidu obostranog, mekog, testastog edema, koji popušta na medikalnu kontrolu. Najčešći uzrok unilateralnog otoka ekstremiteta, pak, je venska bolest!
HVI je najteža za razlikovanje od limfedema. U prilog venske insuficijencije govore TDV u anamnezi ili prisustvo staznog ulkusa skočnog zgloba. Venski otok usled venske hipertenzije, osim toga, ima tendenciju da bude udubljiv i praćen bolom, dermatitom i variksima. U diferenciranju su od pomoći neinazivni pregledi venskog sistema poput dupleks - UZ.
Kongenitalne vaskularen malformacije ekstremiteta može biti teško razlikovati od limfedema. K - T sy može oponašati limfedem. Promene karakteristične za ovaj sy su »port - wine stains«, povećana dužina pogođenog ekstremiteta, atipični lateralni variksi i abnormalnosti sistema dubokih vv. Kod pacijenata sa PW sy postoji šum ili tril i pulsativan dilatiran površni venski sistem. Druga stanja koja proizvode otok ekstremiteta su lipedem, posttraumatska refleksna simpatička distrofija, gojaznost, hematom, Baker - ova cista (Baker, William: eng. hir., 1839-1896.), i osteoartrit.
Neoperaciono lečenje
Većina pacijenata sa hroničnim limfedemom se može zbrinuti konzervativnim, neoperativnim tretmanom. Ciljevi lečenja su smanjivanje volumena ekstremiteta, ograničavanje napredovanja bolesti, i sprečavanje ponovljenih epizoda limfangita i celulita. Pre započinjanja lečenja, treba na svaki način nastojati da se definiše uzrok otoka. Uvek valja isključiti sistemske uzroke i HVI!
Preventivni tretman
Limfedem je u principu lakše lečiti u ranijim stadijumima, pre razvoja ireverzibilne fibroze limfatika. Sekundarni limfedem se u nekim situacijama može sprečiti blagovremenim preduzimanjem preventivnih mera ili lečenjem u ranoj fazi. U filarijazi, rana primena antiparazitskih agenasa čini se da ograničava opsežnost oštećenja limfatika. Disekcija limfnih nodsa u lečenju maligniteta bi trebalo da bude »ograničenog opsega kod onih pacijenata čije preživljavanje ili recidiv ne zavisi od opsežnosti disekcije«. Važna je racionalnost u primeni adjuvantne radioth. Sekundarne infekcije treba agresivno lečiti, uz rano uvođenje mera prevencije (nove) infekcije (poput brižljive higijene, »topičke kontrole gljivične inf.«, i primene zaštitne odeće radi sprečavanja povređivanja kože). Kod pacijenata sa rekurentnim infekcijama može biti neophodna svakodnevna antibiotska profilaksa.
Medikalno lečenje
Upotreba diuretika radi smanjivanja količine tečnosti je kontroverzna. Učinak je obično prolazan, a sekundarna hemokoncentracija je ozbiljna nuspojava! Diuretici se mogu primeniti kod pacijenata sa simptomatskim akutnim limfedemom nakon što je dijagnoza utvrđena. Njihova kraća primena može biti korisna za ublažavanje tegoba pacijenata u terminalnoj fazi maligne bolesti ili kada je u vezi sa menstruacionim ciklusom. Deo inicijalnog terapijskog režima treba da bude ograničavanje unosa soli u ishrani.
Direktno lečenje medikamentima ima samo ograničenu ulogu. Pokazano je, ipak, da »benzopironi« smanjuju otok, putem povećavanja proteolize od strane tkivnih makrofaga. Oni pojačavaju alternativni put otklanjanja viška proteina iz intersticija, čime se, teorijski, smanjuje i zadržavanje tečnosti. »Nedavna prospektivna, randomizovana studija u Australiji je pokazala da je lečenje pacijenata sa hroničnim limfedemom 5,6 - benzo - α - pironom efikasno, ali da sporo redukuje edemsku tečnost.«
Direktno lečenje medikamentima ima samo ograničenu ulogu. Pokazano je, ipak, da »benzopironi« smanjuju otok, putem povećavanja proteolize od strane tkivnih makrofaga. Oni pojačavaju alternativni put otklanjanja viška proteina iz intersticija, čime se, teorijski, smanjuje i zadržavanje tečnosti. »Nedavna prospektivna, randomizovana studija u Australiji je pokazala da je lečenje pacijenata sa hroničnim limfedemom 5,6 - benzo - α - pironom efikasno, ali da sporo redukuje edemsku tečnost.«
Mehaničke mere
Smanjivanje veličine ekstremitea je glavni cilj neoperativnog lečenja. Ponekad se održavanje redukcije veličine ekstremiteta na stanje pre edema da postići ako se odgovarajući tretman rano započne. Kod pacijenata sa hroničnim limfedemom i razvijenom fibrozom, otvrdla tkiva se ne vraćaju u normalno stanje primenom redukcionih tehnika.
Elevacija ekstremiteta za 45° je jednostavan i efikasan način smanjenja limfedema. Ograničavajući činilac je potreba mirovanja u postelji da bi takav tretman bio uspešan (što je izvodljivije kod hospitalizovanih pacijenata nego kod ambulatnih).
Jednostavna, redovna masaža ekstremiteta može podstaći odilaženje limfe i tkiva održavati mekim i dekomprimovanim. »Ova tehnika potiče iz Nemačke, ali se polako prihvata u SAD. Masiraju se u nizu 4 kvadranta (gornji, donji, desni, levi). Masira se kontralateralni odeljak. Takvo masiranje normalnijih regija potpomaže drenažu limfe iz kože masiranog predela, dajući mu mogućnost da prihvati limfu iz susednih bolesnih područja! Proces se ponavlja duž ekstremiteta u smeru odozgo - naniže, ali uz masiranje svakog segmenta u smeru od distalno – put proksimalno.« Takve masaže treba izvoditi 2 - 3 puta nedeljno. U međuvremenu, pacijent nosi odgovarajuće elastične čarape!
Spoljna kompresija dobrom elastičnom čarapom odgovarajuće velićine treba da bude sastavni deo svakog plana lečenja. »Ekstremiteti pogođeni limfedemom generalno potrebuju najmanje 40 - 50 mmHg »rated« (graduisane) čarape. Dužina treba da bude dovoljna za pokrivanje sveg edematoznog dela ekstremiteta. Takve čarape valja nositi uvek, osim u ležećem položaju i najbolje je obuvati ih posle perioda mirovanja sa podignutom nogom.
Uređaji za sekvencijalnu pneumatsku kompresiju se mogu primeniti kao pomoć u »izmuzavanju« edemske tečnosti iz ekstremiteta. Otečeni ekstremitet se stavlja u pneumatsku čizmu sa nekoliko odeljaka koji se naizmenično naduvavaju. Stvoreni gradijent pritiska istiskuje limfu iz ekstremiteta u trup gde limfni sistem normalno funkcioniše. »Primenjuju se prosečni »cuff« pritisak od 90 - 100 mmHg i odnos kompresije i dekompresije od 1:3. U tipičnom slučaju se pacijent hospitalizuje 2 - 3 dana i dnevno tretira po 6 - 8 h. Tokom perioda lečenja u trajanju 3 - 6 meseci se može očekivati redukcija veličine ekstremiteta od oko 20%. U postizanju sličnog stepena redukcije je uspešna i ambulantna th. odgovarajućim uređajem (»Lymphapress«).« Najvažniji predskazatelj lošeg ishoda lečenja pacijenata je stepen fibroze potkožja, tj. trajanje bolesti. Pomenuto lečenje je kontraindikovano u prisustvu aktivne infekcije, TDV ili kongestivne slabosti srca.
Elevacija ekstremiteta za 45° je jednostavan i efikasan način smanjenja limfedema. Ograničavajući činilac je potreba mirovanja u postelji da bi takav tretman bio uspešan (što je izvodljivije kod hospitalizovanih pacijenata nego kod ambulatnih).
Jednostavna, redovna masaža ekstremiteta može podstaći odilaženje limfe i tkiva održavati mekim i dekomprimovanim. »Ova tehnika potiče iz Nemačke, ali se polako prihvata u SAD. Masiraju se u nizu 4 kvadranta (gornji, donji, desni, levi). Masira se kontralateralni odeljak. Takvo masiranje normalnijih regija potpomaže drenažu limfe iz kože masiranog predela, dajući mu mogućnost da prihvati limfu iz susednih bolesnih područja! Proces se ponavlja duž ekstremiteta u smeru odozgo - naniže, ali uz masiranje svakog segmenta u smeru od distalno – put proksimalno.« Takve masaže treba izvoditi 2 - 3 puta nedeljno. U međuvremenu, pacijent nosi odgovarajuće elastične čarape!
Spoljna kompresija dobrom elastičnom čarapom odgovarajuće velićine treba da bude sastavni deo svakog plana lečenja. »Ekstremiteti pogođeni limfedemom generalno potrebuju najmanje 40 - 50 mmHg »rated« (graduisane) čarape. Dužina treba da bude dovoljna za pokrivanje sveg edematoznog dela ekstremiteta. Takve čarape valja nositi uvek, osim u ležećem položaju i najbolje je obuvati ih posle perioda mirovanja sa podignutom nogom.
Uređaji za sekvencijalnu pneumatsku kompresiju se mogu primeniti kao pomoć u »izmuzavanju« edemske tečnosti iz ekstremiteta. Otečeni ekstremitet se stavlja u pneumatsku čizmu sa nekoliko odeljaka koji se naizmenično naduvavaju. Stvoreni gradijent pritiska istiskuje limfu iz ekstremiteta u trup gde limfni sistem normalno funkcioniše. »Primenjuju se prosečni »cuff« pritisak od 90 - 100 mmHg i odnos kompresije i dekompresije od 1:3. U tipičnom slučaju se pacijent hospitalizuje 2 - 3 dana i dnevno tretira po 6 - 8 h. Tokom perioda lečenja u trajanju 3 - 6 meseci se može očekivati redukcija veličine ekstremiteta od oko 20%. U postizanju sličnog stepena redukcije je uspešna i ambulantna th. odgovarajućim uređajem (»Lymphapress«).« Najvažniji predskazatelj lošeg ishoda lečenja pacijenata je stepen fibroze potkožja, tj. trajanje bolesti. Pomenuto lečenje je kontraindikovano u prisustvu aktivne infekcije, TDV ili kongestivne slabosti srca.
Hirurško lečenje
Svega 5 - 10% pacijenata u krajnjem ishodu potrebuje hiruško lečenje.
Indikacije su:
Indikacije su:
- poremećaj funkcije i otežana pokretljivost ekstremiteta zbog njegove veličine i težine
- recidivantni celulit i limfangit
- nesnosan bol
- limfangiosarkom
- kozmetski obzir
Operacije su podeljene u 2 grupe:
- ekscizione procedure
- rekonstrukcija limfatika
Ekscizione operacije
Ekscizione procedure odstranjuju deo limfedematoznog potkožnog tkiva, sa manjim ili većim delom kože.
Mogu se izvesti sledeće operacije:
Mogu se izvesti sledeće operacije:
Charles - ova procedura
Potpuna ekscizija kože i potkožja donjeg ekstremiteta od tuberozitas tibije do maleola je najradikalnija od procedura. Takođe se, u prisustvu opsežne fibroze, odstranjuje i duboka fascija! Proksimalni i distalni aspekt ekscizije se zakose da se spreči stepeničasti deformitet. Rana se pokrije kalemom kože nepune ili pune debljine sa zdravog donorskog mesta. Ti graftovi su problematični i često se u meri ljušte, prekomerno ožiljavaju, podležu hiperkeratozi i dermatitu! Procedura je rezervisana za mali broj pacijenata koji nisu kandidati za rekonstrukciju ili za »flap« procedure. Udaljeni rezultati su povoljni.
Modifikovana Homans - ova procedura
Ograničena ekscizija fibroziranog potkožja uz prezervaciju kože. Tokom procedure se za kontrolu hemostaze primenjuje proksimalna pneumatska poveska. Medijalni uzdužni rez 1 cm iza ivice tibije se koristi za ekscizuju zahvaćenog potkožja. Režnjevi umerene debljine (1 - 1,5 cm) se podignu put napred i pozadi, do središne sagitalne ravni potkolenice. Višak kože se ekscidira i rana se pažljivo zatvori, bez potkožnih ili dermalnih šavova. Po skidanju poveske i hemostazi, stavlja se sukciona drenaža. Rezultati su u direktnoj vezi sa količinom ekscidiranog potkožnog tkiva. Pacijenti su podložni recidivu i treba da se pridržavaju neslane dijete i nošenja elast. čarapa. »Rezultati ove procedure su po Miller - ovom iskustvu obećavajući, sa znatnom redukcijom veličine i poboljšanjem funkcije ekstremiteta kod 65-80% sl.«
Thompson - ova procedura
Glavni cilj ove procedure sa primenom režnja potkožja je transfer normalnog limfnog tkiva u oboleli segment. Ona obuhvata resekciju dela bolesnog tkiva, sa stvaranjem uzdužnog »dermnog režnja«. Nakon ekscizije potkožja, rub režnja se deepitelizuje i potopi se ušivanjem u duboki mišićni odeljak. Teorijski, potopljeni dermni režanj podstiče obrazovanje novih limfatičnih komunikacija između supdermisnog spleta limfatika režnja i dubokih limfatika. Novi limfatici kod pacijenata podvrgnutih ovoj proceduri, nikada nisu mogli biti i dokazani. Stoga se veruje da korisni učinak operacije potiče od eksczije edematoznog potkožja, pre nego od režnja derma. Sledstveno tome, Thompsonova procedura ne pruža ništa bolji funkcioni ishod od Homansove operacije.
Rekonstrukcije limfatika
Poboljšanje protoka kroz limfni sistem je svakako najdirektniji i najfiziološkiji metod lečenja opstrukcije limfatika. Pokušaji da se transport limfe poboljša putem implantacije dela omentuma ili »segmenta ileuma« u zahvaćena područja, u cilju podsticanja novih limfnih komunikacija su imali samo marginalni uspeh. Skorašnja dostignuća u mikrovaskularnoj tehnici su omogućila direktnu rekonstrukciju limfatika. Ona je, indikovana samo kod male podgrupe pacijenata sa opstrukcijom u predelu korena ekstremiteta i očuvanim limfaticima distalno. Nažalost, pacijenti sa primarnim limfedemom obično imaju difuznu bolest, pa nisu dobri kandidati za rekonstrukciju.
Limfovenske anastomoze
Direktne ly - v. anastomoze su bile u različitoj meri uspešne. Operacija je zasnovana na zapažanju da se kod pacijenata sa hroničnim limfedemom ponekad limfangiografijom mogu naći spontane ly - v. anast.! Te komunikacije između ly. i v. sistema se smatraju jednim od prirodnih kompenzacionih mehanizama koji su na delu u ranoj fazi limfne hipertenzije. Stoga se direktne rekonstrukcije na limfnom sistemu moraju izvoditi blagovremeno, pre razvoja fibroze potkožja i skleroze limfnih sudova! Mikrovaskularne hiruške tehnike su omogućile anastomozovanje krvnih sudova promera manjeg od 2 mm sa odličnom protočnošću.
Indikacije za ly - v. anastomoze su ograničene. Mora se raditi o sekundundarnom limfedemu nedavnog nastupa bez ranijih epizoda celulita ili limfangita. Pacijenti moraju prvo biti podvrgnuti pokušaju konzervativnog neoperativnog lečenja. Venska hipertenzija je kontraindikacija za ovaj tip rekonstrukcije (koji zavisi od od anterogradnog protoka kroz anastomoze). Preoperativno ispitivanje treba da obuhvati limfoscintigrafijom i, u odabranim sl., limfangiografija Idealan kandidat je pacijente sa opstrukcijom limfatika u karlici i dilatiranim infraingvinalnim limfnim sudovima. KT se izvodi radi isključivanja kakve mase ili maligniteta.
Ako pacijent zadovoljava sve kriterije, hospitalizuje se 24 - 48 h pre operacije radi preoperativne redukcije sadržaja limfe u ekstremitetu primenom elevacije i metoda intermitentne kompresije. U opštoj anesteziji, učini se poprečni rez u sredini buta ili uzdužni rez u preponi. Koristeći mikroskop sa uveličanjem 5 - 40 isprepariše se limfatici medijalnog površnog snopa. Njihovo vizuelizovanje se pokuša pomoću ubrizgavanja izosulfan plavila u potkožje distalno od reza. Limfatici imaju izgled beličastih, tečnošću - ispunjenih vodova, koje je nekada teško razlikovati od fibroznih traka i malih nerava. »Ako je unutar 24 h od operacije rađena kontrastna limfangiografija, kontrastom ispunjeni limfatici se mogu identifikovati primenom pojačivača slike i "C - arm".« Po identifikovanju limfatika i vena, izvede se »standardna« mikrohiruška (T - T) limfno - venska anastomoza korišćenjem 6 - 8 pojedinačnih 11- 0 neapsorptivnih šavova. U proseku se kod jednog pacijenta konstruišu 2 - 4 anastomoze. Ekstremitet se posle operacije elastično zavije i elevira se 30º pomoću jastuka. Rezultat se procenjuje merenjem obima i zapremine ekstremiteta i limfoscintigrafijom.
Indikacije za ly - v. anastomoze su ograničene. Mora se raditi o sekundundarnom limfedemu nedavnog nastupa bez ranijih epizoda celulita ili limfangita. Pacijenti moraju prvo biti podvrgnuti pokušaju konzervativnog neoperativnog lečenja. Venska hipertenzija je kontraindikacija za ovaj tip rekonstrukcije (koji zavisi od od anterogradnog protoka kroz anastomoze). Preoperativno ispitivanje treba da obuhvati limfoscintigrafijom i, u odabranim sl., limfangiografija Idealan kandidat je pacijente sa opstrukcijom limfatika u karlici i dilatiranim infraingvinalnim limfnim sudovima. KT se izvodi radi isključivanja kakve mase ili maligniteta.
Ako pacijent zadovoljava sve kriterije, hospitalizuje se 24 - 48 h pre operacije radi preoperativne redukcije sadržaja limfe u ekstremitetu primenom elevacije i metoda intermitentne kompresije. U opštoj anesteziji, učini se poprečni rez u sredini buta ili uzdužni rez u preponi. Koristeći mikroskop sa uveličanjem 5 - 40 isprepariše se limfatici medijalnog površnog snopa. Njihovo vizuelizovanje se pokuša pomoću ubrizgavanja izosulfan plavila u potkožje distalno od reza. Limfatici imaju izgled beličastih, tečnošću - ispunjenih vodova, koje je nekada teško razlikovati od fibroznih traka i malih nerava. »Ako je unutar 24 h od operacije rađena kontrastna limfangiografija, kontrastom ispunjeni limfatici se mogu identifikovati primenom pojačivača slike i "C - arm".« Po identifikovanju limfatika i vena, izvede se »standardna« mikrohiruška (T - T) limfno - venska anastomoza korišćenjem 6 - 8 pojedinačnih 11- 0 neapsorptivnih šavova. U proseku se kod jednog pacijenta konstruišu 2 - 4 anastomoze. Ekstremitet se posle operacije elastično zavije i elevira se 30º pomoću jastuka. Rezultat se procenjuje merenjem obima i zapremine ekstremiteta i limfoscintigrafijom.
Kalemljenje limfatika
Koncept limfolimfatičnog kalemljenja je privlačan, jer se izbegavaju neki od problema inherentnih ly - venskim anastomoza kao što je venska hipertenzija (koja uzrokuje obrtanje protoka u limfni sistem). Osim toga, kako u limfi nema trombocita i oskudni su faktori (pro) koagulacije, protočnost bi trebalo da bude bolja nego kod anastomoza sa (venskim) krvotokom. Preoperativno ispitivanje je slično kao kod kandidata za ly - v. rekonstrukcijom. Ova tehnika se prvenstveno primenjuje kod unilateralnog sekundarnog limfedema kao što je onaj posle mastektomije ili usled proksimalne opstrukcije donjeg ekstremiteta. Važno je da se pre operacije utvrdi da su limfatici u donorskoj nozi zdravi!
Kod postmastektomija limfedem se može izvesti autotransplantacije medijalnog snopa velikih limfatika buta u ruku. Distalna anastomoza se izvodi T - T sa epi i supfascijnim limfaticima proksimalne ruke. Proksimalnu anastomozu je najbolje izvesti u vratu, sa duktusom toracikusom. Procedura za rekonstrukciju donjeg ekstremiteta je transpozicija normalnog limfnog stabla buta u bolesnu nogu sa limfo - limfnom anastomozom u preponi. Kroz uzdužni rez buta se »uberu« 2 - 3 limfatika, koji se nakon podvezivanja distalno preseku i sprovedu kroz potkožni tunel suprapubično na drugu stranu. Konstruiše se T - T anastomoza pomoću opičkog mikroskopa i korišćenjem pojedinačnih 11 - 0 »apsorptivnih« šavova. »U izveštaju Baumeistera i Siuda (1990.) na 55 pacijenata podvrgnutih takvim procedurama, kod 80% je posle prosečnog praćenja od 3 godine zapaženo poboljšanje u vidu redukcije volumena ekstremiteta« Dugoročna protočnost limfnih graftova nije poznata.
Kod postmastektomija limfedem se može izvesti autotransplantacije medijalnog snopa velikih limfatika buta u ruku. Distalna anastomoza se izvodi T - T sa epi i supfascijnim limfaticima proksimalne ruke. Proksimalnu anastomozu je najbolje izvesti u vratu, sa duktusom toracikusom. Procedura za rekonstrukciju donjeg ekstremiteta je transpozicija normalnog limfnog stabla buta u bolesnu nogu sa limfo - limfnom anastomozom u preponi. Kroz uzdužni rez buta se »uberu« 2 - 3 limfatika, koji se nakon podvezivanja distalno preseku i sprovedu kroz potkožni tunel suprapubično na drugu stranu. Konstruiše se T - T anastomoza pomoću opičkog mikroskopa i korišćenjem pojedinačnih 11 - 0 »apsorptivnih« šavova. »U izveštaju Baumeistera i Siuda (1990.) na 55 pacijenata podvrgnutih takvim procedurama, kod 80% je posle prosečnog praćenja od 3 godine zapaženo poboljšanje u vidu redukcije volumena ekstremiteta« Dugoročna protočnost limfnih graftova nije poznata.
Komplikacije
Infekcija
Disfunkcija limfatika predisponuje ekstremitet celulitu i limfangitu! Infekcije nastaju zbog oslabljenog čišćenja infektivnih agenasa i stranih čestica iz potkožja. Osim toga, nakupljanje belančevinaste limfne tečnosti u zatvorenom prostoru pogoduje umnožavanju bakterija. Opstrukcioni limfangit, opet, dalje pogoršava postojeći edem! Najčešće uzrokovan βHS ili stafilokokom, limfangit se može rapidno proširiti ascendentno, oštećujući krupnije limfatike i dovodeći do sistemske sepse usled infektivne invazije venskog sistema.
Limfangiosarkom
Dugotrajni zastoj limfe, hronično zapaljenje i oslabljen lokalni imunitet, predisponuju malignoj alteraciji limfnog sistema obolelog ekstremiteta. Limfangiosarkom na terenu hroničnog limfedema je redak. Rane koje uporno ne zarastaju ili »ljubičasto - crvene čvoriće« treba ispitati na malignitet! Ako se sarkom razvije, obično je izuzetno agresivan, pa treba razmotriti ranu amputaciju ekstremiteta. Šanse za dugo nadživljavanje su male.
Prognoza
Hronični nelečeni limfedem može napredovati u ireverzibilnu, difuznu, supkutanu fibrozu sa postojanim uvećavanjem veličine i težine ekstremiteta! Kod nekih pacijenata se razvija »elefantijaza« sa ogromnim ekstremitetom koji zahteva naročitu odeću! Srećom, kod većine pacijenata dolazi do poboljšanja na konzervativno lečenje. Većini se, nikada ne povrati prvobitni normalan izgled ekstremiteta, uprkos optimalnom medikalnom i hiručkom lečenju. Hirurško lečenje potrebuju svega 5 - 10% pacijenata. Klinički tok sekundarnog limfedema je povoljniji ako se lečenje rano započne.
Primarni hilozni poremećaji
Osnove dijagnoze
- Nakupljanje belančevinaste, masne limfe (mleč, chylus) u telesnoj duplji
- Hilusna tečnost, specifične težine > 1,012 g/dL, sa sadržajem proteina > 3 g/dL, a masti 0,4-4 g/dL
- Inkompetentne valvule limfatika
- Dilatacija limfatika (limfangiektazija)
- Hiloreja iz limfom - ispunjenih vezikula donjeg ekstremiteta ili perineuma
Uopšte
Hilus je sterilna, bezmirisna, alkalna tečnost mlečnog izgleda. Sadrži belančevine oko 4 g/dL a masti 0,4-4 g/dL.
Nenormalno nakupljanje limfe ili hilusa u nekom prostoru tela izvan limfnog sistema je glavna osobina grupe hiloznih poremećaja. Primarni hilozni poremećaji su obično uzrokovani kongenitalnim limfangiektazijama ili megalimfaticima, sa ili bez opstrukcije duktusa toracikusa ili kakvog velikog limfnog stabla.
Spektar primarnih hiloznih poremećaja obuhvata:
Nenormalno nakupljanje limfe ili hilusa u nekom prostoru tela izvan limfnog sistema je glavna osobina grupe hiloznih poremećaja. Primarni hilozni poremećaji su obično uzrokovani kongenitalnim limfangiektazijama ili megalimfaticima, sa ili bez opstrukcije duktusa toracikusa ili kakvog velikog limfnog stabla.
Spektar primarnih hiloznih poremećaja obuhvata:
- refluks hilusa
- hilozni ascit
- hiloTx.
Kod ovih pacijenata, zalisci limfatika mogu biti inkompetentni, sa posledičnim refluksom i nakupljanjem hilusa u donje ekstremitete, perineum, ili u genitalije. Hiloreja, ili suzenje iz vezikula kože noge, skrotuma ili labija, može znatno smetati pacijentima, ne samo fiziološki nego i psihološki.
Refluks u bubreg može uzrokovati hiluriju, dok ruptura ili transudacija limfe u trbušnu ili u grudnu duplju može dovesti do hiloPt, odnosno do hiloTx. Ostala područja gde je nalažena akumulacija mleča su perikard, pluća i traheobronhno stablo. Ruptura limfatika u lumen creva može rezultovati enteropatijom sa gubljenjem proteina.
Sekundarni hilozni poremaćaji su obično posledica traume ili maligniteta. Limfom je tumor koji najčešće dovodi do sekundarne opstrukcije limfnog sistema, dok je jatrogena operaciona trauma najčešći uzrok hiloznog ascita i hiloTx.
Refluks u bubreg može uzrokovati hiluriju, dok ruptura ili transudacija limfe u trbušnu ili u grudnu duplju može dovesti do hiloPt, odnosno do hiloTx. Ostala područja gde je nalažena akumulacija mleča su perikard, pluća i traheobronhno stablo. Ruptura limfatika u lumen creva može rezultovati enteropatijom sa gubljenjem proteina.
Sekundarni hilozni poremaćaji su obično posledica traume ili maligniteta. Limfom je tumor koji najčešće dovodi do sekundarne opstrukcije limfnog sistema, dok je jatrogena operaciona trauma najčešći uzrok hiloznog ascita i hiloTx.
Klinički nalazi
Gubitak hilusa iz limfnog sistema u telesne duplje kao što su abdominalna i torakalna može rezultovati teškim metaboličkim i nutricionim poremećajima. Neprestano gubljenje masti i proteina dovodi do hronične malnutricije. Hipokalcemija, hipoholesterolemija, limfopenija, i anemija se mogu razviti. Imuna funkcija je često oslabljena, sa učestalim urinarnim i respiratornim infekcijama. Kod hiloznog refluksa u donje ekstremitete ili u genitalije, obično postoji unilateralna zahvaćenost sa ipsilateralnim kožnim vezikulama. Hilozni ascit se gotovo uvek može otkriti fizikalnim pregledom i ispitivanjem uzorka ascitne tečnosti. HiloTx može nastati kao posledica direktne povrede duktusa toracikusa, ili usled hiloznog ascita. Dijagnoza se potvrđuje uzorkovanjem tečnosti iz grudnog koša.
Sudan bojenje uzorka tečnosti (na mast) je dijagnostično za sadržaj masti u hiloznoj tečnosti. Kontrastna limfangiografija je pregled izbora za lokalizovanje predela opstrukcije ili povrede. Kod primarnog hiloznog ascita, pre preduzimanja operativnog lečenja treba izvesti sveobuhvatnu potragu za mogućim malignitetom, primenom KT ili MR.
Sudan bojenje uzorka tečnosti (na mast) je dijagnostično za sadržaj masti u hiloznoj tečnosti. Kontrastna limfangiografija je pregled izbora za lokalizovanje predela opstrukcije ili povrede. Kod primarnog hiloznog ascita, pre preduzimanja operativnog lečenja treba izvesti sveobuhvatnu potragu za mogućim malignitetom, primenom KT ili MR.
Diferencijalna dijagnoza
Hilozne vezikule usled inkompetentnih zalistaka limfatika se moraju razlikovati od primarnih infekcija i alergijskih reakcija, na osnovu aspiracije i bojenja po Gramu. Hilozni ascit i hiloTx treba uzorkovati i analizirati na sadržaj belančevina i masti, kao i citološki pregledati. Valja isključiti druge uzroke ascita ili pleuralnog izliva kao što su KSS, malignitet, i infekcija.
Lečenje
Medikalno
Cilj je da se smanji proizvodnja hilusa, što se najbolje postiže ograničavanjem unosa holesterola i masti hranom. Dijeta sa MCT ili TPN se primenjuju da se obuzda stvaranje i influks novog hilusa.
Nadoknada proteina i kalcijuma izgubljenih hilusom je važna. Kod hiloznog ascita i hiloTx, drenaža u ranim stadijima može biti terapeutska, ali je novo nakupljanje tečnosti neizbežno.
Hirurško
Lečenje izbora kod većine pacijenata je hiruška intervencija sa ekscizijom i podvezivanjem bolesnih limfatika ili duktusa toracikusa. 4 h pre operacije, pacijentu se da mastan obrok kako bi se identifikovalo mesto curenja ili opstrukcije hilusa. Radikalna ekscizija ili podvezivanje inkompetentnog retroPt limfnog suda je najefikasnija tehnika za obuzdavanje hiloznog refluksa. Prednost ima retroPt pristup kroz »flank incision«. Ligaciju rPtr limfnih sudova treba izvesti pod kontrolom oka, uz krajnji oprez da se delikatni limfatici ne pokidaju ili pocepaju! »Ako su vodovi dilatirani mogu se pokušati ly - v. anastomoze.«
Nepopustljivi recidivišući primarni hilozni ascit je indikacije za eksploraciju! Prognoza za ove pacijente je dobra ako se preopoperativno ili eksploracijom jasno identifikuje područje rupture, koje se prešije ili ekscidira. Ako su, mezenterijumska limfnog stabla fibrozirana ili su hipoplastična, sa difuznom transudacijom hilusa, direktno podvezivanje je neizvodljivo, pa od koristi može biti peritoneumsko - venski šant (LeVeen). Kod pacijenata sa perzistentnim hiloTx, cureći duktus toracikus ili »rupturisane limfatike dijafragme ili zida Tx« treba identifikovati i po mogućnosti podvezati. Ako ligacija ne uspe, izvodi se mehanička pleurodeza. Anastomoza između duktusa toracikusa i v. azigos dolazi u obzir u anatomski povoljnim okolnostima.
Cilj je da se smanji proizvodnja hilusa, što se najbolje postiže ograničavanjem unosa holesterola i masti hranom. Dijeta sa MCT ili TPN se primenjuju da se obuzda stvaranje i influks novog hilusa.
Nadoknada proteina i kalcijuma izgubljenih hilusom je važna. Kod hiloznog ascita i hiloTx, drenaža u ranim stadijima može biti terapeutska, ali je novo nakupljanje tečnosti neizbežno.
Hirurško
Lečenje izbora kod većine pacijenata je hiruška intervencija sa ekscizijom i podvezivanjem bolesnih limfatika ili duktusa toracikusa. 4 h pre operacije, pacijentu se da mastan obrok kako bi se identifikovalo mesto curenja ili opstrukcije hilusa. Radikalna ekscizija ili podvezivanje inkompetentnog retroPt limfnog suda je najefikasnija tehnika za obuzdavanje hiloznog refluksa. Prednost ima retroPt pristup kroz »flank incision«. Ligaciju rPtr limfnih sudova treba izvesti pod kontrolom oka, uz krajnji oprez da se delikatni limfatici ne pokidaju ili pocepaju! »Ako su vodovi dilatirani mogu se pokušati ly - v. anastomoze.«
Nepopustljivi recidivišući primarni hilozni ascit je indikacije za eksploraciju! Prognoza za ove pacijente je dobra ako se preopoperativno ili eksploracijom jasno identifikuje područje rupture, koje se prešije ili ekscidira. Ako su, mezenterijumska limfnog stabla fibrozirana ili su hipoplastična, sa difuznom transudacijom hilusa, direktno podvezivanje je neizvodljivo, pa od koristi može biti peritoneumsko - venski šant (LeVeen). Kod pacijenata sa perzistentnim hiloTx, cureći duktus toracikus ili »rupturisane limfatike dijafragme ili zida Tx« treba identifikovati i po mogućnosti podvezati. Ako ligacija ne uspe, izvodi se mehanička pleurodeza. Anastomoza između duktusa toracikusa i v. azigos dolazi u obzir u anatomski povoljnim okolnostima.
Limnfe komplikacije u vaskularnoj hirurgiji
Uopšte
Zbog svoje blizine arterijskom i venskom sistemu, limfni sistem često biva povređen prilikom vaskularnih procedura. Limfni sudovi se pružaju uporedo sa aa. i vv., tako da se neki neizbežno preseku pri disekciji. Limfni čvorovi u blizini velikih aa. i vv. mogu biti povređeni prilikom operacije. Srećom, u većini slučajeva posle manje povrede normalni limfni sistem može regenerisati i obnoviti protok. Ipak, povrede većih limfnih sudova pri arterijskim rekonstrukcijama, sa posledičnim revaskularnim otokom (»postbypass edema«), limfocelom (prepone ili retroperitoneuma), ili limfnom fistulom, nisu retke komplikacije. Hilozni ascit i hiloTx su tkđ. mogući, posle operacija u abdomenu i toraksu.
Revaskularizacioni otok
Klinički nalazi i dijagnoza
Otok donjeg ekstremiteta može komplikovati 50 - 100% infraingvinalnih bajpas procedura. Obično se primeti kada pacijent počne da hoda. Fizikalni pregled je često dijagnostičan: otok je tipično neudubljiv i bezbolan. U slučaju upadljivog otoka, treba izvesti dupleks - UZ da se isključi TDV.
Lečenje
Nakon potvrde dijagnoze »postbypass« limfedema, lečenje izbora je neoperaciono. Savetuju se česta elevacija ekstremiteta i, selektivno, elastična čarapa (30 - 40 mmHg na nivou skočnog zgloba). Pri tome treba voditi računa da se ne komprimuju potkožno plasirani venski graftovi ispod kolena. »Mi izbegavamo primenu elastičnih čarapa kod pacijenata posle b - p na pedalne aa. zbog moguće kompresije grafta u predelu skočnog zgloba. « Medikalno lečenje, diureticima, manitolom, ili kortikosteroidima, se nije pokazalo naročito korisnim u ovoj situaciji.
Limfna fistula
Klinički nalazi i dijagnoza
Perzistentno curenje bistre, žućkaste tečnosti iz preponskog reza uskoro po operaciji je dijagnostično. Ako se limfokutana fistula razvije više meseci posle operacije, treba sumnjati na infekciju proteze.
Lečenje
Limfnu fistulu isprva treba lečiti konzervativno. Lokalna toaleta rane, sistemski antibiotici, mirovanje u postelji, i elevacija noge, se započinju odmah po postavljanju dg. Ako se količina dreniranog sadržaja na fistulu posle nekoliko dana konzerv. lečenja ne smanji, indikovana je operaciona reparacija povređenog limfnog suda! Često je od pomoći u operativnom identifikovanju povređenog limfatika ubrizgavanje vitalne boje (izosulfan plavila) u potkožje 1. i 3. interdigitalnog prostora stopala. Brižljivom sterilnom tehnikom se ponovo otvori preponski rez i identifikuje se problem, zapažanjem curenja plavo obojene limfe iz oštećenog limfnog suda, čiji se krajevi prešiju a rana se zatvori višeslojno da se spreči dalja ekstravazacija u potencijalni prostor.
Limfocela
Klinički nalazi i dijagnoza
Limfocela je lokalizovana kolekcija limfe sa pseudokapsulom. Tipična limfocela je meka, neosetljiva oteklina prepone posle b - p (»postbypass groin«), sa povremenim pražnjenjem limfe ukoliko postoji udružena fistula. Velike limfocele mogu uzrokovati lokalni osećaj neprijatnosti, bol, i otok noge (usled kompresije ostalih limfatika, kao i venskog sistema). Za razliku od seroma, limfocela po definiciji komunicira sa jednim ili više limfnih sudova. Metoda izbora za demonstriranje takve komunikacije je limfoscintigrafija UZ je koristan za razlikovanje limfocelu od hematoma ili infekcije mekog tkiva. Najčešće mesto obrazovanja limfocele je prepona. Retroperitonealne limfocele su retke; objavljena je njihova učestalost od manje od 0,1% posle rekonstrukcije Ao. Mogu se manifestovati nejasnim bolom u trbuhu, mučninom, ili distenzijom. Ako se limfocela javi više meseci ili godina posle operacije, mora se ispitati mogućnost infekcije grafta.
Lečenje
Preponske limfocele koje se uvećavaju i recidivišu posle aspiracije se zbrinjavaju hirurški. Cilj je identifikacija i podvezivanje konekcije sa limfnim sudovima i resekcija limfocele (pseudokapsule). Kod pacijenta sa retroPt limfocele su za pračenje progresije potrebni serijski pregledi UZ ili KT. Ako se limfocela uvećava ili ako uzrokuje lokalnu kompresiju susednih struktura, izvodi se, iz dijagnostičkih i terapijskih razloga, aspiracija iglom, uz »rendgenografsko« navođenje. Pošto se bojenjem po Gramu i kulturama isključi infekcija grafta, prate se znaci recidiva. Ako dođe do recidiva limfocele, treba razmotriti operacionu reparaciju. I ovde može od koristi biti primena izosulfan - plavila, u identifikovanju konekcija i ocrtavanju opsega limfocele. Limfocela se može jednostavno otvoriti i mesto curenja limfe prešiti. Ako je proteza izložena, treba je pokriti rPt tkivom ili omentumom!
Hilozni ascit
Klinički nalazi i dijagnoza
Hilozni ascit usled povrede intraabdominalnih i mezenterijumskih limfatika pri rekonstrukciji. Ao je retka, ali značajna komplikacija. Progresivni bol u trbuhu, distenzija, i mučnina, su najčešći simptomi. Dijagnostičko ispitivanje je slično kao kod primarnog hiloznog ascita i trebalo bi da obuhvati KT i paracentezu.
Lečenje
Većinu pacijenata je moguće lečiti neoperativno, prilagođavanjem ishrane i ponavljanjem terapijskih paracenteza. Kod neuspeha konzervnog lečenja u obuzdavanju ascita, indikovana je operacija sa direktim podvezivanjem ili prešivanjem povređenog limfatika.
Hilotoraks
Klinički nalazi i dijagnoza
Povreda limfnih vodova grudne duplje pri rekonstrukciji Ao je retka. Češće je hiloTx posledica drugih procesa u toraksu, poput resekcije jednjaka. Može nastati posle TLAortografije ili posle reparacije kongenitalne vaskularne anomalije, najčešće nakon operacije koarktacije Ao kod dece. Dijagnostički metod izbora je rendgenogf. Tx. Kao kod hiloznog ascita, dijagnoza se potvrđuje uzorkovanjem i analizom izliva.
Lečenje
Početno lečenje je drenaža. Ako drenaža i prilagođavanje dijete ne obuzdaju izlivanje hilusa, ili se razviju teške metaboličke komplikacije usled gubitka bitnih elektrolita putem hilusa, indikacija je operacija. Direktno hiruško zatvaranje duktusa toracikusa može biti nemoguće, pogotovo u prisustvu zapaljenja u predelu duktusa. Stoga je prešivanje torakalnog duktusa u nivou dijafragme obično najbezbedniji i najdelotvorniji način. Kod nekih pacijenata, za kontrolu uporne hilozne efuzije može biti potrebna mehanička pleurodeza. Hemijska pleurodeza nije efikasna kod nepopustljivog hiloTx.
Mere prevencije
Radi spečavanja limfedema posle b - p, preponske limfocele, limnfa fistula, mora se brižljivo voditi računa o prezervaciji limfatika oko F vagine! Uzdužni preponski rez valja načiniti lateralno od F arterije, a ingvinalne limfatike treba retrahovati medijalno. Vaskularni omotač F i P arterije treba otvarati uzdužno, a limfoadipozno tkivo oko njih minimalno preparisati. Krajeve presečenih limfatika treba podvezati ili kauterizovati, da se spreči isticanje limfe. Preporučuje se ostavljanje mosta kože između preponskog reza i reza buta za preparisanje safene. Više kratkih rezova kože za preparisanje safene mogu rezultovati manjim oštećenjem površnih limfatika buta.
Princip prezervacije limfatika valja primeniti pri intraabdominalnoj i intratorakalnoj disekciji. U trbuhu, mora se paziti da se ne povredi cisterna hili, koja je kod oko 50 % pacijenata smeštena u visini 2. slabinskog pršljena između kave i aorte. Ako se cisterna hili ili duktus toracikus povrede, treba pokušati zatvaranje defekta lateralnim 7 - 0 šavom. Povređene velike limfatike u lumbalnom, paraAo, ili mezenterijumskom predelu, uvek treba podvezati ili klipovati prilikom operacije.
Princip prezervacije limfatika valja primeniti pri intraabdominalnoj i intratorakalnoj disekciji. U trbuhu, mora se paziti da se ne povredi cisterna hili, koja je kod oko 50 % pacijenata smeštena u visini 2. slabinskog pršljena između kave i aorte. Ako se cisterna hili ili duktus toracikus povrede, treba pokušati zatvaranje defekta lateralnim 7 - 0 šavom. Povređene velike limfatike u lumbalnom, paraAo, ili mezenterijumskom predelu, uvek treba podvezati ili klipovati prilikom operacije.
Autor
Doc. dr
Dragan
Milić
Dr Dragan Milić je Načelnik kardiohirurgije u Nišu i ujedno jedan od najvećih stručnjaka u vaskularnoj hirurgiji. 2010. godine ga je Američko udruženje za vaskularnu hirurgiju proglasilo najboljim vaskularnim hirurgom na...


Posle operacije desne preponske kile,nakon godinu počelo da me boli iznad reza od operacije,radiolog na snimku vidi lmfome veličine do 20.mm.,jako me boli kad stojim ili nešto radim duže od jednog sata,šta da radim
Gde da zakazem za limfedem cele noge .Pre 2 godine operisan rak rektuma amputiran rektum i creva 50 cm i sad imam limfedem.Gde zakazati ,???
Imam problem slabe cirkulacije krvi,posledica,HLADNA STOPALA.Molim savet kako leciti.Unapred najlepse zahvaljujem.S postovanjem.
Nemam problem sa nogama,vec sa obe ruke.Otok koji krece ispod oba pazuha,pa se spusta do lakta,topao.Tome prethodila nocna bol,i mravinjanje u malom i domalom prstu.Cesto se desava pre menstrualnog ciklusa ili nakon neke teze aktivnosti gde su mi ruke angazovane.Kod kog specijaliste otici?Ko treba da me pregleda?
Kod ženske osobe starosti 82 god, potebno je obuzdati limfadem posebno jače izražen na levoj nozi potkolenica. Obe noge su tamno bordo plavo obojene, osetljiva tanka koža podloćna crvenilu infekciji i kod malih povreda. Lasiks 150 mg pomaže ali ćim se doza smanji otoci se vraćaju. Pregledi kolor dopler krvnih sudova nogu uredan(?) Noge hladne, tromost izražena. Pacijentkinja se boji elefantijaze.. telesna težina mala, drži se pod kontrolom, Moće li se povezati u tim godinama nefunkcionalni limfni sud? Moće li se tačno stanje utvditi mri nogu? Prilikom snimanja male karlice MRI nije mogao dati precizni snimak zbog veštačkog kuka. Postoji mogućnost da je prilikom histerektomije i zračenja oštećen limfni sud jer je priblićno tada počelo oticanje nogu. Može li se pregled zakazati kod dr. Dejana Milića u Nišu ili po mogoćnosti u Beogradu? Srdačan pozdrav i hvala unapred na odgovoru.
Zdravo .2013 sam imala operaciju duktalnog invazivnog ca dojke.uradjena je subkutana mastektomija, odstranjeno 14 zlezada( 2 su poz) .prosla 8 hemio th, primala Zoladex, pila Nolvadex i zracenje dojke kao i zracenje regionalnih limfatika. Moj problem je limfedem( definitivno minimalan, vizuelno neprimecen). U ruci se povremeno javlja tezina, bol, retko minimalan ogranicen edem. Vezbam redovno i radim MLD. Moje pitanje bi bilo da li je moguce uraditi presadjivanje limfatika ili bilo koji drugi vid operacije a da se tegobe otklone? Imam utisak da je u ramenu i ispod pazuha koza slepljena, na 1 mestu malo zadebljala( moj licni utisak). Ima li nade da bi nakon bilo kog hirurskog zahvata bilo bolje?
Šta znači masivna medijastalna limfadenomegalija promene predominantno u desnom hemitoraksu dif dg mogu biti sekvele inflamacije, da li to znači da je neka vrsta karcionoma u pitanju pošto doktori koji leče mog oca ne znaju koji vrstu bromhoskopije smeju da rade?
Vaš komentar nam je veoma dragocen, molimo upišite ga ovde
Porodica i zdravlje
Prijavite se
Dobro došli! Unesite svoje login podatke